■ 器官発生と再生
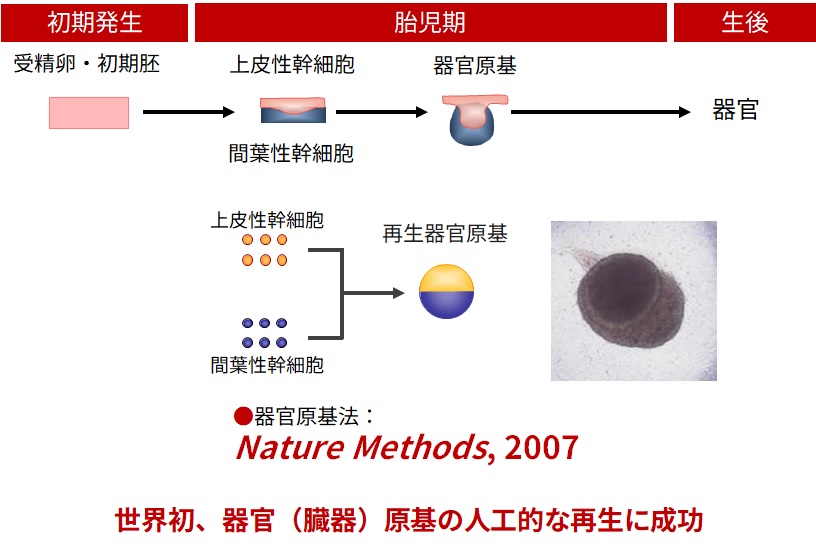
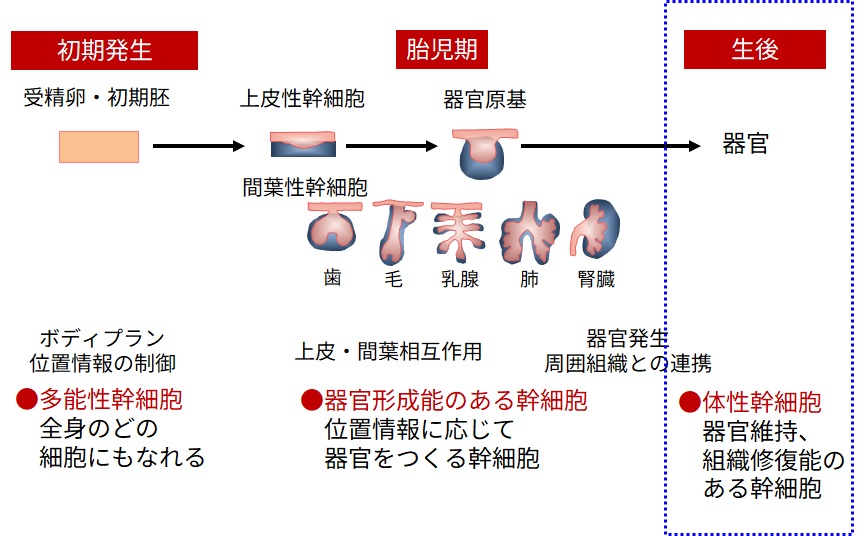
受精から発生が始まると、初期発生期にはボディプランにより、「からだのどの部分になるか」という位置情報が与えられます。その情報に基づいて、胎児期に器官形成が誘導されます。器官形成では最初に、上皮性幹細胞と間葉性幹細胞の2種類の細胞が相互作用することよって誘導される「器官原基(いわば器官・臓器のタネ)」が形成されます。この2種類の幹細胞からさまざまな器官のタネが生み出され、発生が進むにつれて立体的な構造を持つ器官として成熟し、機能を発現するようになります。
重要なのは、この器官形成は原則として胎児期にしか起こらないという点です。器官を形成する幹細胞は胎児期にしか存在せず、生後は器官を維持する体性幹細胞になります。そのため、生後は器官再生のための幹細胞をからだから採取することはできず、器官・臓器不全に陥った時には、器官・臓器の移植しか医療技術はありません。
■ 発生・再生に基づく器官再生の戦略
再生医療の技術開発は、第1世代の「幹細胞移入療法」から始まり、第2世代の「組織再生」へと進み、実用化が始まっています。「3次元器官再生」は第3世代に位置付けられ、 50年以上にわたり組織工学の分野で、足場となる材料・細胞・生理活性物質などの観点から研究開発が進められてきましたが、実用化には至っていません。最大の課題は、器官が複数種類の細胞から構成される高密度の3次元立体であるため、その再現が非常に難しい点にあります。
21世紀になり、発生・再生の領域において幹細胞生物学が大きく進展しました。私たちは、この発生・再生の原理と生体が本来持つ治癒力を応用して器官再生にアプローチしようと考えました。
初めに取り組んだのは、胎児期の器官形成誘導能をもつ「2種類の幹細胞」を生体外でどのように操作するか、という細胞操作技術の開発でした。生体外に取り出すと、細胞はバラバラになり、2種類の細胞をどう配置すればよいかが大きな課題でした。発生生物学の世界ではすでに30年余り研究されており、未完成の技術でした。
私たちは何年もの試行錯誤を繰り返し、生体内での反応を再現するように、上皮性幹細胞と間葉性幹細胞がそれぞれ高密度で区画化して配置される「器官原基法」を2007年に発明しました。この技術がその後の器官再生のすべての始まりになりました。